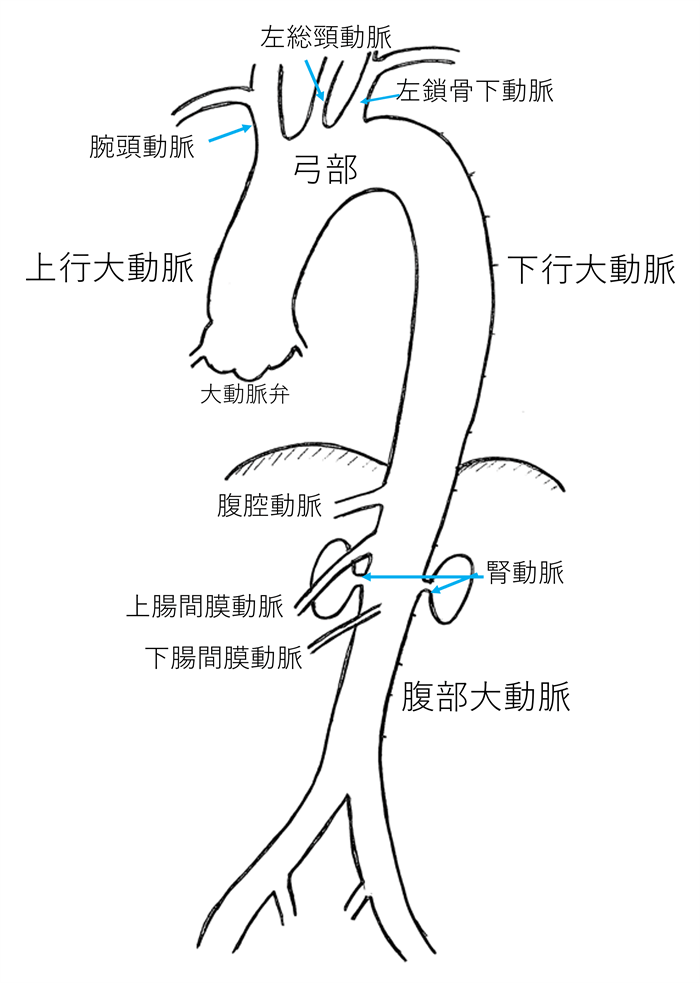
大動脈とは(図1)
大動脈は心臓から全身に血液を運ぶ大きな管です。心臓の出口部分には弁(大動脈弁)があり、その頭側には心臓を栄養する冠動脈がありますが、そのやや上部から大動脈が始まります。
大動脈はまず頭側に向かい、脳と両手を栄養する3本の枝(腕頭動脈、左総頸動脈、左鎖骨下動脈)が分かれます。その枝の手前までを上行大動脈と言います。3本の枝がある部分を大動脈弓部と言います。枝を出した後、足の方に向かって大きく曲がります。そこから横隔膜部分までを下行大動脈と言います。上行、弓部、下行大動脈を総じて胸部大動脈と言います。
横隔膜から足側には、肝臓や膵臓などを栄養する腹腔動脈、腸管を栄養する上腸間膜動脈、その下流には腎臓を栄養する左右の腎動脈が分かれます。横隔膜から腎動脈までの部分を胸腹部大動脈、腎動脈から足側を腹部大動脈と言います。腹部大動脈はおへそのあたりで両足に向かって左右に分岐します。
大動脈瘤
1)大動脈瘤とは
大動脈壁の一部がもろくなり、その部分に血圧がかかることで瘤状に拡大する病気です。動脈硬化が主な原因であり、高血圧や高脂血症、糖尿病、喫煙者に多く認められますが、生まれつき血管の壁が弱い方もいらっしゃいます。
動脈瘤は直径で年間10%程度ずつ拡大するといわれます。風船と同じで、大きくなればなるほど、同じ血圧であっても簡単に膨らみます。
拡大し続けた結果破裂し、突然死に至ります。ただ、破裂するまでは特に症状が出ないことが多く、破裂するときに初めて激痛(胸部痛や背部痛、腹痛、腰痛など)が出現します。
そのため、自分が動脈瘤を持っているかどうか知らないまま、破裂が原因で突然死される方が世の中にはたくさんいらっしゃいます。
レントゲン検査だけでは診断できないことが多いため、血圧が高い方や喫煙者、動脈瘤になった家族がいるような方にはCTや腹部エコー検査などを受けられることをお勧めします。
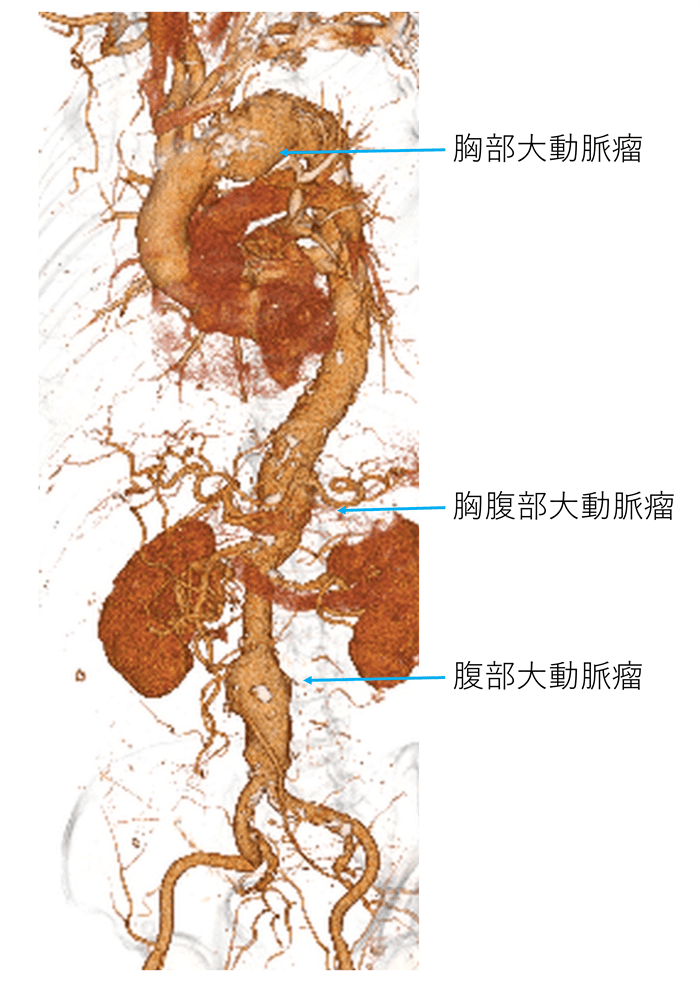
2)胸部大動脈瘤(図2)
胸部大動脈は通常は直径30mmから40mm程度の大きさがあります。45mm以上に拡大したものを大動脈瘤と言います。
55mm以上に拡大してきた場合、破裂する危険性が高くなりますので、手術をお勧めしています。形状が悪く、急速に大きくなる場合は55mm以下でも手術をお勧めする場合があります。
3)腹部大動脈瘤(図2)
大動脈瘤の発生部位として最も多く認められる場所です。腹部大動脈は直径20mmから30mm程度の大きさがあります。男性では50mm以上、女性では45mm以上となった場合に手術をお勧めしています。
4)胸腹部大動脈瘤
胸腹部大動脈瘤は比較的稀な疾患です。胸から腹まで大きな創が入り、肝臓や腸管、腎臓の枝への対処も必要となることと、脊髄を栄養する分枝がある部分を扱うことから、合併症の危険性も高く、手術が最も難しい箇所となります。
55mmから60mm以上に拡大してきた場合、破裂する危険性が高くなりますので、手術をお勧めしています。
大動脈解離
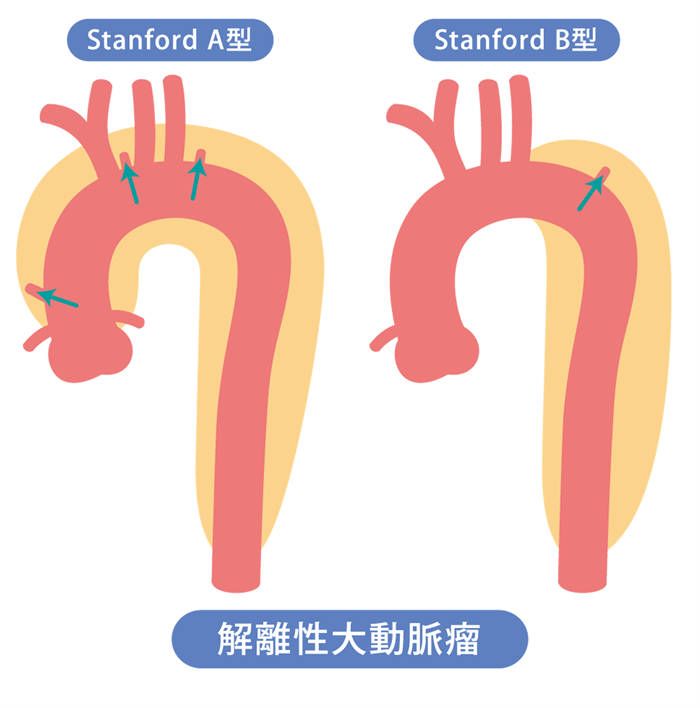
1)大動脈解離とは?(図3)
大動脈壁の内膜に突然亀裂が入り、動脈の壁が剥離した状態です。裂けた側の動脈壁が薄くなるため、拡大や破裂を来たしやすい状態となっています。
症状としては、突然生じ、長く続く胸背部痛が一般的です。
大動脈からは図1のように様々な枝が分岐していますが、解離によってそれらが狭窄や閉塞することがあり、様々な症状が出現します。特に心筋梗塞や脳梗塞、腸管壊死を来すと予後は不良です。
発症後、時間とともに死亡率が上昇するため、一刻を争う治療が必要となる疾患です。
診断には造影CT検査がもっとも有用です。
スタンフォード分類という分類があり、解離が上行大動脈に及んでいるものをA型、上行大動脈に及んでいないものをB型と言い、区別しています。A型は生命の危機が迫っているため、原則緊急手術の適応です。B型では原則内科的治療(血圧を下げる、安静など)が選択されますが、破裂や虚血などを合併する場合は手術の適応となり、近年ではステントグラフトによる治療がよく行われています。スタンフォードA型の中には、偽腔が早期に血栓で閉塞しており、全体の径や偽腔径が小さいなどの条件を満たす場合は、内科的治療が選択されることもあります。
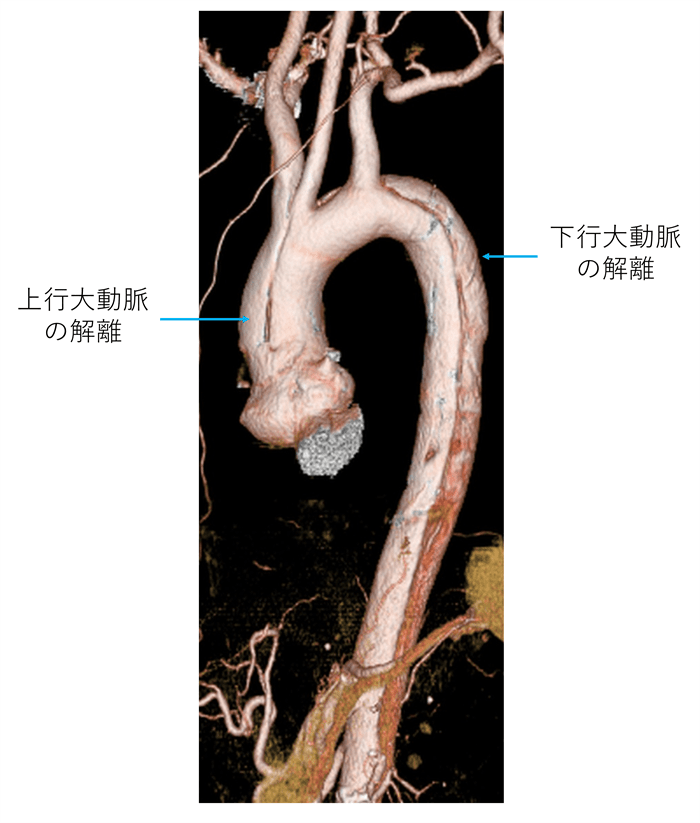
2)急性A型大動脈解離(図4)
解離が上行大動脈に存在するA型解離は、非常に危険な状態であり、生命の危機が迫っているため緊急手術(人工血管置換術)となります。刻一刻と生命の危機が迫りますので、A型と診断されたら、直ちに手術ができる施設へ救急搬送することが肝要です。
かつては上行大動脈のみ置換することが主流でしたが、手術せずに残した部分が後々拡大し、再手術が必要となる可能性が高い方には、弓部までの手術を行っています。ハイブリッド弓部置換術の導入により、弓部の手術も上行大動脈のみの置換術と変わらぬ成績を収めています。
3)急性B型大動脈解離
B型解離は状態が安定していれば、薬で血圧を下げ、ベッド上で安静にし、痛み止めを使うことで様子観察を行います。ただし、経過観察中に破裂をする可能性もあり、早めに手術(ステントグラフト手術が多い)が必要となる場合もあります。初回のCTである程度予想が立つ場合もありますが、実際に手術をする医師に判断を仰ぐことが肝要です。そのため、
B型と診断された場合も、手術が可能な施設へ救急搬送することをお勧めします。
大動脈疾患の治療法
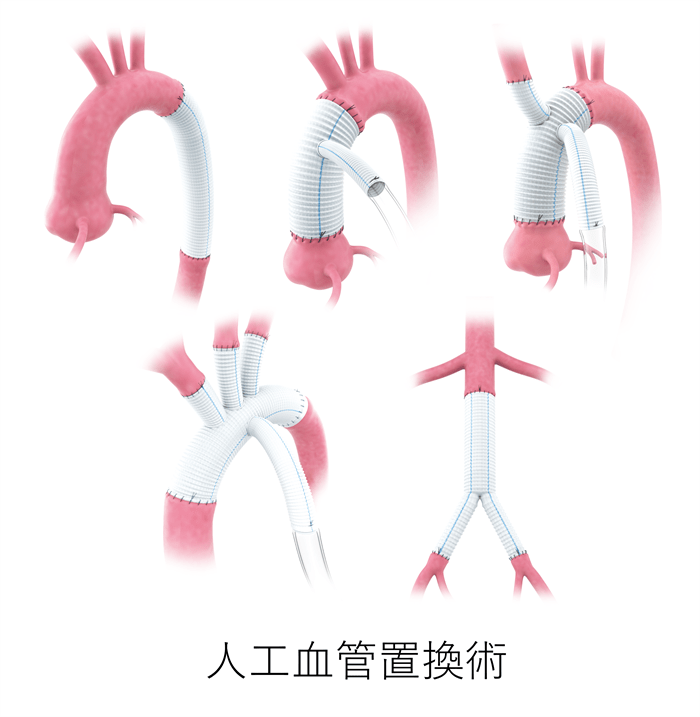
1)人工血管置換術(図5)
大動脈の悪い部分を切除し、人工血管に取り替える手術です。胸部および胸腹部大動脈瘤においては、心臓と肺に人工的に血液を送りながら手術を行う必要があるため、人工心肺装置の使用が必要となります。また創を大きく開く必要があり、体への負担は大きいものになります。そのため、心臓や肺などの機能が悪い方にはお勧めできない場合があります。
動脈硬化が強い場合、大動脈内にカスが溜まっており、手術の際にそれが飛び、臓器への血流が途絶えてしまうことで大きな合併症を引き起こします。脳への血流が途絶えると脳梗塞を、腸への血流が途絶えると腸管壊死を、腎臓への血流が途絶えると腎不全を引き起こします。
しかしながら、人工血管置換術はさまざまな場所や形に対応しやすい利点があります。また、悪い部分を取り替えてしまうため、一旦手術を乗り越えますと、長期間の成績は良好です。そのため、比較的若年の方やお元気な方、10年以上長生きしたい方などにお勧めの方法です。
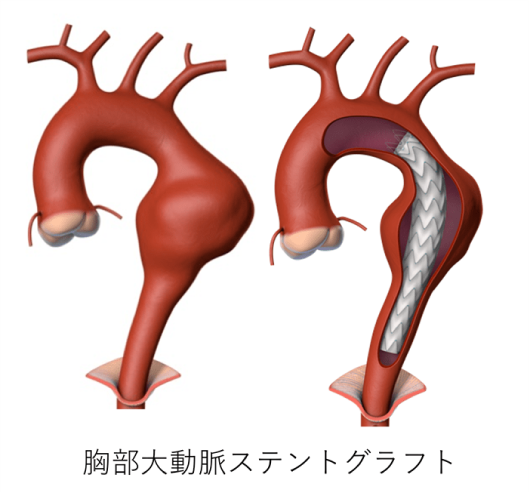
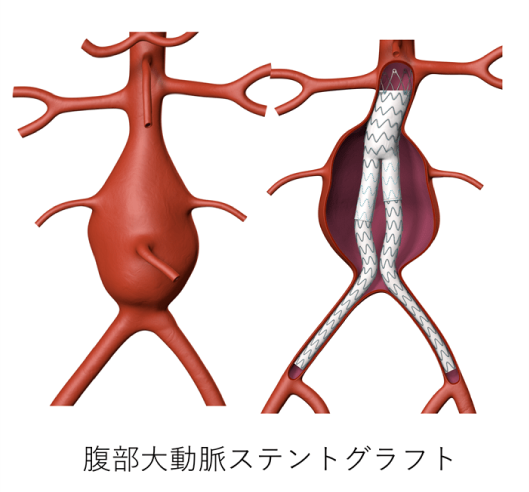
2)ステントグラフト手術(図6-1/図6-2 動画1,動画2)
人工血管置換と異なり、大動脈内にステントグラフトを挿入することにより、動脈瘤を内側から覆うことによって、動脈瘤にかかる血圧を無くしてしまうことで破裂を防ぐ方法です。
人工血管置換術と異なり、太ももの付け根の小さな創から、レントゲンをみながら手術を行うため、体への負担は小さいものとなります。ただ、動脈瘤の場所や形により、適応できない場合が多々あります。
悪い部分を取り替えてしまうわけではないため、経過観察中に追加での治療が必要となる場合があります。そのため、定期的な受診が必須となります。
最近では、動脈瘤の部位から別れる小さな枝が後々悪影響を及ぼすことが知られており、積極的にこの枝を詰めてしまうことで、長期成績の安定を目指しています。
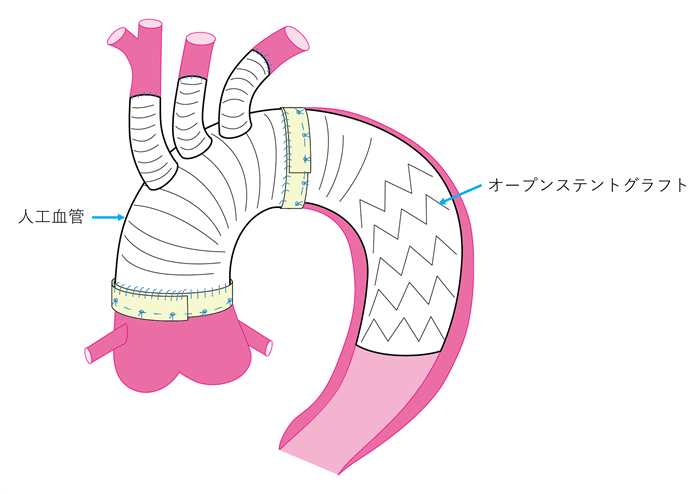
3)ハイブリッド手術(図7 動画3)
人工血管置換とステントグラフト、2つの方法の良いところを組み合わせて行うのがハイブリッド手術です。
ステントグラフトのみでは対応できない場所や形にも対応し、人工血管置換よりも体への負担を下げることができます。
具体的には、脳に行く枝を別のところから人工血管を使って誘導し、ステントグラフトを置く方法や、大動脈のわずかな部分だけ交換し、ステントグラフトを併用する方法などがあります。
4)内科的治療
動脈瘤の拡大速度を抑えるため、血圧とコレステロールを下げる薬を内服し、禁煙する方法です。しかしながら、血圧がかかり続ける以上、内科的治療のみで拡大を完全に防ぐことは不可能です。
動画1-3
全国手術データ
日本胸部外科学会発表 2021年 全国手術データ(表1,2)


